Патология пателлофеморального сустава (ПФС) – распространенная, однако недостаточно изученная проблема. По данным некоторых авторов, примерно 15 % впервые обратившихся пациентов имеют изолированную пателлофеморальную патологию. Еще у 25 % пациентов пателлофеморальные симптомы являются вторичным проявлением других заболеваний, таких как нестабильность передней крестообразной связки и разрывы менисков [1].
В большинстве случаев пателлофеморальная патология может быть излечена консервативно, в ряде случаев необходимо хирургическое лечение. Причины боли в передней части коленного сустава многочисленны. Хондромаляция, или истончение суставного хряща, является одной из причин, приводящих к боли в передней части колена, однако она может протекать и бессимптомно. Хондромаляция может быть вызвана рядом факторов: патологическое наклонное положение, подвывих, смещение и дисбаланс мышечно-сухожильных групп. Проблемы смещения и скольжения, наклонное положение надколенника, пателлярный тендиноз (или тендиноз квадрицепса), патологическая медиапателлярная складка, травматизация жировой подушки – все это также может вызывать симптомы, связанные с ПФС. Пателлярная же нестабильность может привести к подвывиху или вывиху надколенника.
М.А. Герасименко(1), А.В. Белецкий(2), Е.В. Жук(1), С.Д.Залепугин(1)
Белорусский государственный медицинский университет(1), Белорусский научно-исследовательский институт травматологии и ортопедии(2)
Анатомические особенности ПФС
Надколенник имеет 5 суставных поверхностей, хотя клинически важны 2 основные поверхности – медиальная и латеральная. Центральный продольный гребень разделяет эти суставные поверхности. Площадь соприкосновения надколенника продвигается проксимально по мере того, как увеличивается угол сгибания колена.
Конфигурация надколенника может оказывать влияние на его стабильность. Wiberg [4] описал 3 типа надколенника-I, II, III (рис. 1).
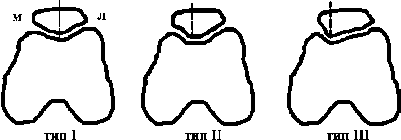
Рис. 1. Типы надколенника по Wiberg
В I типе надколенника медиальная и латеральная суставные поверхности равны. Типы II и III имеют прогрессивно уменьшающуюся медиальную суставную поверхность, а доминирующая латеральная суставная поверхность, вероятно, связана с пателлярной нестабильностью. Это предполагает, что окончательная форма надколенника определяется воздействующими на него нагрузками. Например, исходом латераризированной плоскости надколенника станет более выступающая латеральная суставная поверхность [4]. Форма блока суставного конца бедренной кости также может влиять на стабильность надколенника. Agletti с соавт. [5] отмечал, что высота латерального мыщелка в контрольной группе в норме была почти в 2 раза больше, чем у пациентов с подвывихом надколенника, в среднем 9 мм против 4,7 мм.
Медиальная сторона
Warren и Marshall [6] изобразили анатомию медиальной стороны колена. Была описана трехслойная система. Наиболее важная структура, медиальная пателлофеморальная связка (МПФС), находится во II слое, глубже медиальной широчайшей мышцы бедра. Другие авторы также указывали на важность связки, например Feller с соавт. [7], который отмечал, что она являлась отдельной структурой у вскрытых трупов. МПФС перекидывается от верхнемедиального угла надколенника до надмыщелка бедренной кости. МПФС является статическим стабилизатором надколенника. Показано, что МПФС является главным статическим стабилизатором, играющим роль удерживателя к латеральному смещению ПФС, в то время как квадрицепс функционирует как главный динамический стабилизатор. Много внимания было уделено медиальной широчайшей мышце бедра. Медиальная широчайшая мышца бедра, особенно ее косые волокна (косая медиальная широчайшая мышца бедра, или КМШМБ), которые ориентированы примерно на 50-700 относительно длинной оси сухожилия квадрицепса, играют наиболее существенную роль в сопротивлении боковому смещению. Было обнаружено, что важную роль играет также пателлярно-менисковая связка и связанные с ней удерживающие волокна, которые вносят вклад (в размере 22 %) в общее сопротивление смещению. Связочные структуры могут также передавать проприоцептивную информацию окружающей мускулатуре. МПФС может оторваться от бедренной кости во время латерального смещения надколенника. В дополнение к этому, Koskinen и Kujala [9] показали, что прикрепление медиальной широчайшей мышцы бедра расположено более проксимально у пациентов, перенесших дислокацию, чем в норме.
Латеральная сторона
Имеется как поверхностный, так и глубокий компонент латерального удерживателя. Глубокий компонент прикрепляется непосредственно к надколеннику и является первой линией сопротивления смещению надколенника с латеральной стороны сустава. Глубокая поперечная фасция фиксирует подвздошно-большеберцовую связку надколенника. Стабилизирующий эффект латерального удерживателя наиболее существенен в момент полного разгибания колена, когда суставные поверхности надколенника и блока бедренной кости не соприкасаются. В то время как при сгибании колена подвздошно-большеберцовая связка движется кзади, возрастает латеральное натяжение надколенника. Если эти силы действуют против ослабленных медиальных стабилизаторов, может возникнуть уклон надколенника или подвывих.
Подвздошно-большеберцовый тракт, продолжение мышцы напрягающей широкую фасцию, тянется от этой мышцы до бугорка Gerdy. Так как подвздошно-большеберцовая связка постоянно при сгибании-разгибании колена трется о латеральный надмыщелок, может возникнуть боль.
Биомеханика
Основной функцией надколенника является повышение эффективности квадрицепса путем увеличения рычага разгибательного механизма. Надколенник увеличивает механическую силу разгибательного механизма примерно на 50 % [15].
Когда колено согнуто, дистальный суставной хрящ контактирует с суставным концом головки блока (трохлеарного желобка). Начальный контакт осуществляется в области дистального полюса надколенника при сгибании колена примерно на 10-150. В случае patella alta этого не происходит, пока колено не согнется до 20-300 [16, 17]. Когда сгибание достигает 900, наиболее проксимальная часть надколенника контактирует суставной поверхностью с блоком. В зависимости от локализации повреждения суставного хряща, боль может возникать при сгибании под определенным углом. Изображения на КТ помогли в понимании пателлофеморального скольжения при различных углах сгибания колена. В положении полного разгибания надколенник обычно расположен немного латерально по отношению к блоку, и опущен квадрицепсом по центру блока. Надколенник должен быть расположен центрально при сгибании колена на 15-200, без всякого наклона, и оставаться в таком положении на протяжении всего сгибания. Патологическое смещение или подвывих, а также ротация и наклон надколенника могут быть выявлены при сгибании на различное количество градусов.
Анамнез
Так же, как и при любой другой ортопедической патологии, тщательное изучение анамнеза позволяет лучше понять проблемы пациентов. Острые травматические повреждения ПФС встречаются реже, чем долго текущие проблемы, связанные с патологическим смещением надколенника.
Травматические повреждения, такие, как падение на согнутое колено, обычно вызывают тупое повреждение хрящевых поверхностей надколенника, а во многих случаях – и бедренной кости, в зависимости от степени сгибания во время травмы. В случае изначального травматического смещения пациент может описывать наружное ротационное повреждение бедра на большеберцовой кости, комбинированное с вальгусным и коленным сгибанием, после которого надколенник смещается латерально, на наружную сторону колена. Во время обследования пациента можно сдвинуть надколенник назад в его нормальное положение. Конечно, этот классический анамнез имеет множество вариантов.
Неспецифические симптомы, такие как боль, крепитация, хромота, периодическое ограничение подвижности сустава и припухание встречаются часто, но они могут быть проявлением и патологии, не связанной с ПФС.
Боль является наиболее частой неспецифической жалобой. Она обычно тупая, связана со сгибательно-разгибательными движениями в коленном суставе, особенно поднимание по лестнице, сидение на корточках и сидение на стуле в течение длительного времени. Ожирение играет существенную роль как отягощающий фактор развития пателлофеморального артроза.
Физикальное обследование
Физикальное обследование может сосредоточиться только на патологии, относящейся к коленному суставу, в то время как другие случаи, как, например, отраженные боли от тазобедренного сустава или поясничного отдела позвоночника, будут упущены. Также необходимо принимать во внимание возможные системные причины, такие как ревматоидный артрит и рефлекторная симпатическая дистрофия. Тщательное обследование также помогает определить другие причины боли в коленном суставе (патология менисков и крестообразных связок).
Необходимо тщательно исследовать походку. Могут наблюдаться чрезмерное тибиофеморальное вальгусное отклонение, вальгус и пронация стопы. Также могут быть избыточное смещение бедренной кости кпереди, наружная торсия большеберцовой кости, patella alta или patella infera, патологическая медиальная или латеральная ротация надколенника.
Проксимальная и латеральная ротация надколенника приводит к возникновению так называемого симптома «глаза кузнечика» (рис. 2). Этот симптом можно наблюдать, когда пациент сидит и колени согнуты под углом 900 [20]. Такое положение надколенника вызывается его смещением и феморальной антеверсией.
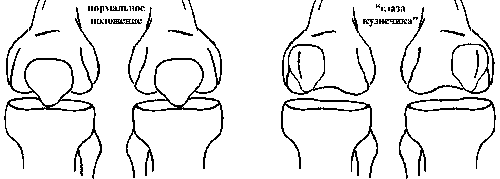
Рис. 2. Симптом «глаза кузнечика»
Необходимо обследовать мышцы вокруг коленного сустава, измерить их окружность и выявить отсутствие атрофии – это особенно касается квадрицепса и широчайшей мышцы бедра. Угол квадрицепса, или угол «Q», измеряется в положении лежа с выпрямленными ногами. Угол «Q» определяется линией, идущей от верхней передней подвздошной ости к надколеннику, и от центра надколенника – к большеберцовому бугорку (рис. 3).
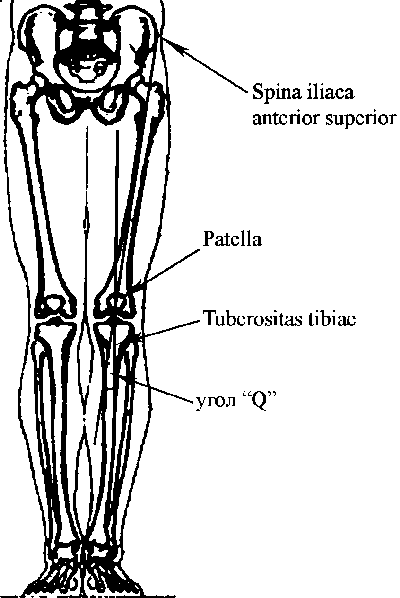
Рис. 3. Измерение угла «Q»
Aglietti с соавт. [5] обследовал 150 пациентов с нормальными коленными суставами и обнаружил, что в среднем величина угла «Q» составляет 110 у мужчин и 170 у женщин. По этой причине угол «Q» больший, чем 200, считается патологическим. Факторы, приводящие к патологическому углу «Q», включают в себя феморальную антеверсию, увеличенную наружную большеберцовую торсию и латеральное смещение большеберцового бугорка. Как утверждает Fulkerson [23], угол «Q» можно измерять в положении сгибания в коленном суставе на 900. Обследование в таком положении подтверждает, что надколенник сидит в бороздке блока, и можно выявить патологический угол «Q». Fulkerson [23] установил нормальные показатели для этого измерения от-40 до +60. Результаты более 80 считаются патологическими.
При обследовании пациентов в положении сидя можно наблюдать пателлофеморальные смещения, попросив пациента совершать движения в коленном суставе в полном объеме. Можно отметить признак «P» (от “patella”) – чрезмерное перемещение надколенника в латеральном направлении с неожиданным подскоком во время движения надколенника из положения сгибания к полному разгибанию. Это явствует о дисбалансе между медиальной и латеральной силами сопротивления [21].
Коленный сустав должен быть обследован на наличие выпота. Внимательно должны быть осмотрены перипателлярные мягкие ткани. Необходимо тщательно пропальпировать латеральный удерживатель, а также место прикрепления квадрицепса к надколеннику, сухожилие надколенника и МФПС. Данные структуры могут оказаться болезненными при пальпации. В положении сгибания и разгибания необходимо обследовать подвздошно-большеберцовую связку. Следует также сравнить в положении лежа связки, ограничивающие подколенную ямку, для оценки возможного относительного укорочения. В положении сгибания может быть выявлено чрезмерное укорочение разгибателей. В норме пациент способен согнуть оба коленных сустава таким образом, что обе пятки соприкасаются или почти соприкасаются с ягодицами.
Одновременно может быть выявлена крепитация, для чего необходимо приложить к надколеннику небольшую силу, направленную кзади, и при этом обследуемый коленный сустав совершает активные движения в полном объеме. Когда пациент пытается разогнуть голень против сопротивления, крепитация усиливается, при этом усиливается и боль. Чем проксимальнее расположено повреждение суставной поверхности надколенника, тем большая степень сгибания необходима для появления боли.
Для оценки наличия плотного латерального удерживателя должен быть проведен тест ограничения поднятия латерального края надколенника (рис. 4). Тест должен проводиться в положении разгибания, медиальная часть надколенника должна быть фиксирована пальцами обеих рук, в то время как большие пальцы используются для поднятия латеральной части надколенника. Если надколенник возможно поднять только чуть выше нейтрального положения, то имеется плотный латеральный удерживатель, и, возможно, наклон надколенника.
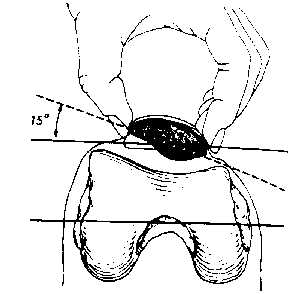
Рис. 4. Тест ограничения поднятия латерального края надколенника.
Kolowich с соавт. [22] протестировал 100 пациентов с нормальным надколенником, и обнаружил, что наклон надколенника после прохождения нейтрального положения колеблется от 0 до 200. Авторы сделали вывод о том, что невозможность наклона, по крайней мере, до 00 соответствовала патологии, также отметив далее, что этот показатель кореллировал с успешным исходом после операции латерального релиза. Также тщательно должны быть исследованы медиальные и латеральные движения надколенника. Латеральные движения надколенника отражают целостность медиальной капсулы, медиального удерживателя и косых волокон медиальной широчайшей мышцы бедра.
Рентгенологические исследования
Стандартные рентгенограммы для оценки коленного сустава включают боковые рентгенограммы с билатеральным нагрузочным переднезадним и билатеральным тангенциальным (модифицированным Merchant) заднепередним изображениями. Боковое изображение может быть использовано для выявления patella alta или patella infera. Для этого применяют индекс Caton-Deschamps (1982 г.), равный отношению длины сухожилия надколенника к длине самого надколенника. В норме этот индекс равен 1. При значении индекса менее либо равном 0,6 надколенник расположен низко (patella infera), высокое расположение надколенника (patella alta) диагностируется при значении индекса равном либо превышающем 1,2. По данным других авторов, нормальное отношение длины надколенника к длине сухожилия составляет 1+/-20 % независимо от угла сгибания в коленном суставе [24] (рис. 5).
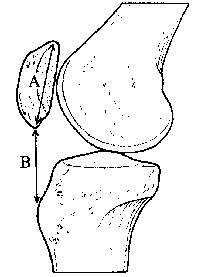
Рис. 5. Соотношение длины надколенника и длины сухожилия
Боковую проекцию, полученную в положении сгибания до 300, также можно использовать для выявления patella alta или patella infera с помощью линии Blumensaat [25]. Нижний полюс надколенника должен быть приблизительно на уровне линии, которая представляет собой крышу межмыщелкового углубления.
Билатеральное переднезаднее изображение можно применять для оценки линий конечности, а также сужения суставного пространства, «суставных мышей», переломов, опухолей, и патологии надколенника, включая двудолевой и трехдолевой надколенник.
Переднезаднее изображение в положении сгибания колена на 450 может диагностировать тибиофеморальное сужение, которое иначе остается нераспознанным.
Аксиальная проекция используется для диагностики наклона надколенника или подвывиха. Merchant описал метод получения этого изображения при сгибании колена на 450 с каудальным направлением потока рентгеновских лучей под углом 300 [26].
В Ортопедическом институте Южной Калифорнии применяется модифицированное изображение Merchant, когда колени сгибаются под углом 300, и оба колена помещаются на кассету для сравнения.
Затем ориентирные линии тангенциально опускаются на латеральную суставную поверхность, вторая линия проходит через мыщелки блока кпереди (аналог методики, описанной Laurin с соавт.) [27]. Угол, формируемый этими линиями, должен быть открыт латерально. Если угол открыт медиально или линии параллельны, то, вероятно, имеется патологический наклон надколенника. Это заключение было сделано после того, как было отмечено, что у 97 % людей в норме углы дивергирующие, в то время как все пациенты с патологическим наклоном надколенника имеют параллельные или конвергирующие углы.
Угол конгруэнтности Merchant можно использовать для интерпретации медиолатерального подвывиха [28] (рис. 6). На аксиальном изображении линия центрального гребня надколенника должна находиться на биссектрисе угла sulcus либо медиально от нее. Если линия гребня находится латерально от биссектрисы, то надколенник смещен латерально, что можно расценивать как подвывих. В собственном исследовании Merchant у 100 пациентов в норме среднее значение угла конгруэнтности было равно-60, то есть центральный гребень надколенника находился медиально от угла борозды, со стандартной девиацией в 110. Считалось, что патологическим является угол конгруэнтности в 160. Однако Aglietti полагал, что этот интервал слишком широк. Он изучил 150 пациентов, не предъявляющих жалоб, и обнаружил, что в среднем угол конгруэнтности равен-80, со стандартным отклонением в 60 [5].
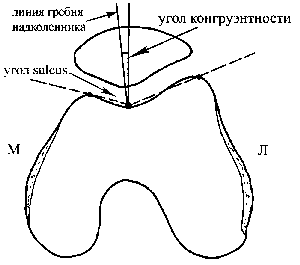
Рис. 6. Угол конгруэнтности Merchant
КТ полезно в оценке более сложных случаев, и для пациентов с незначительным патологическим наклоном [29-31]. Изображения на КТ являются точными чрезнадколенниковыми поперечными изображениями, полученными при различных степенях сгибания колена-обычно 00, 150, 300, и 450, а задние мыщелки бедренной кости используются в качестве ориентирной линии. Пациента необходимо поставить ровно. КТ снимки используются для оценки угла наклона надколенника и угла конгруэнтности.
МРТ также возможно использовать для оценки состояния надколенника, как и КТ. МРТ имеет преимущества перед КТ за счет отсутствия ионизирующего излучения, воздействующего на больного [32]. Поперечные изображения получают в тех же положениях сгибания колена-00, 150, 300, и 450. Преимущество МРТ также в том, что хирург может оценить хрящевую и другую внутрисуставную патологию, используя один метод. Наканиши с соавт. отметил положительную зависимость между МРТ и находками при артроскопии для умеренных и серьезных повреждений хряща [33, 34]. Shellock с соавт. также обнаружил, что МРТ полезно в оценке ПФС после латерального релиза, если пациент продолжает жаловаться на боль в переднем отделе колена [35]. В их исследовании медиальный подвывих наблюдался у 74 % пациентов из 43, с сохраняющимися симптомами после иссечения латерального удерживателя; у 98 % было смещение. У 43 % пациентов был медиальный подвывих на противоположном, неоперированном колене. Авторы сделали заключение, что некоторые пациенты, вероятно, имели медиальный подвывих, что можно было определить на МРТ до операции. Те же самые авторы сравнили пассивное расположение с активными движениями МРТ для оценки слежения. Они отметили, что нет разницы в качественной оценке пателлофеморальной патологии; однако технологии активного движения были менее время затратными и позволяли оценить активные мышечные и мягкотканые структуры [36].
МРТ также может быть информативна в случае острой дислокации надколенника. МРТ в этой ситуации можно использовать для определения сопутствующей патологии менисков или крестообразных связок, острой дислокации с неконгруэнтным вправлением, или острой дислокации с местной слабостью на бугорке аддуктора. В последнем случае пациент мог перенести отрыв МПФС [37]. В исследовании Sallay [37], у 87 % пациентов с острой дислокацией надколенника был отрыв МПФС на МРТ, и у 94 % больных этот диагноз подтвердился на операции. В конечном итоге может быть использование сканирование костей для подтверждения увеличения захвата индикатора, что свидетельствует о возросшей метаболической активности в месте хронической или острой травмы. Dye и Boll [38] отмечали, что при сканировании кости можно определить артроз ПФС, и еще точнее локализовать его с медиальной или латеральной стороны. Сканирование кости также может использоваться для обнаружения дополнительных двудольных фрагментов у пациентов с двудольным надколенником [39].
Заключение
Ортопедическая патология ПФС является серьезной, достаточно распространенной, но не достаточно изученной проблемой. В диагностике патологии ПФС важны тщательно собранный анамнез и полноценное клиническое обследование. Учитывая большой спектр ортопедических заболеваний, характеризующихся сходными клиническими и анамнестическими данными, в дифференциальной диагностике и верификации диагноза целесообразно использовать весь арсенал современных методов исследования (рентгенограммы в различных проекциях, КТ, МРТ), дополняющих традиционные.
Литература
1. Karlson J, Thomee R, Sward L. Eleven year follow-up of patellofemoral pain syndrome. Clin J Sports Med 1996;6:22-26
2. Whitelaw G, Rullo D, Markowitz H, et al. A conservative approach to anterior knee pain. Clin Orthop 1989;246:234-237
3. DeHaven K, Dolan W, Mayor P. Chondromalacia patellae in athletes: clinical presentation and conservative management. Am J Sports Med 1979;77:5-11.
4. Wiberg G, Roentgenographic and anatomic studies on the patellofemoral joint with special reference to chondromalacia patella. Acta Orthop Scand 1941; 12:319-410.
5. Aglietti P, Insall JN, Cerulli G. Patellar pain and incongruence I: measurements of incongruence. Clin Orthop 1983;176:217-224.
6. Warren LF, Marshall JL. The supporting structures and layers on the medial side of the knee: an anatomical analysis. J Bone Joint Surg Am 1979;61:56-62.
7. Feller JA, Feagin JA Jr, Garrett WE Jr. The medial patellofemoral ligament revisited: an anatomical study. Knee Surg Sports Traumatol Arthrosc 1993;1:184-186
8. Conlan T, Garth WP Jr, Lemons JE. Evaluation of the medial soft tissue restraints of the extensor mechanism of the knee. J Bone Joint Surg Am 1993;75:682-693.
9. Koskinen SK, Kujala UM. Patellofemoral relationships and distal insertion of the vastus medialis muscle: a magnetic resonance imaging study in nonsymptomatic subjects and in patients with patellar dislocation. Arthroscopy 1992;8465-468.
10. Heegaard J, Leyvraz PE, Van Kampen A, et al. Influence of soft structures on patellar three dimensional tracking. Clin Orthop 1994;299:235-243.
11. Fulkerson J, Gossling H. Anatomy of the knee joint lateral retinaculum. Clin Orthop 1980;153:183.
12. Fulkerson JP, Tennant R, Jaivin JS, et al. Histologic evidence of retinacular nerve surgery associated with patellofemoral malalignment. Clin Orthop 1985;197:196-205.
13. Sanchis-Alfonso V, Sosello-Sastre E. Immunohistochemical analisis for neural markers of the lateral retinaculum in patients with isolated symptomatic patellofemoral malalignment: a neyroanatomic basis for anterior knee pain in the active young patient. Am J Sports Med 2000;28:725-731.
14. Sanchis-Alfonso V, Sosello-Sastre E, Monteagudo-Castro C, et al. Quantitative analysis of nerve changes in the lateral retinaculum in patients with isolated symptomatic patellofemoral malalignment: a preliminary study. Am J Sports Med 1998;26:703-709.
15. Sutton F, Thompson C, Lipke J, et al. The effect of patellectomy and knee function. J Bone Joint Surg Am 1976;58:537-540.
16. Goodfellow J, Hungerford D, Zindel M. Patellofemoral joint mechanics and pathology: functional anatomy of the patellofemoral joint. J Bone Joint Surg Br 1976;58:287-290.
17. Hungerford J, Barry M. Biomechanics on the patellofemoral joint. Clin Orthop 1979;149:9-15
18. Fulkerson J, Shea K. Disorders of patellofemoral alignment. J Bone Joint Surg 1990;72:1424-1429.
19. Witvrouw E, Lysens R, Bellemans J, et al. Intrinsic risk factors for the development of anterior knee pain in an athletic population: a two year prospective study. Am J Sports Med 2000;28:480-489.
20. Hughston J, Walsh W, Puddu G. Patellar subluxation and dislocation. Philadelphia: WB Saunders, 1984.
21. Greenfield M, Scott W. Arthroscopic evaluation and treatment of the patellofemoral joint. Orthop Clin North Am 1992;23:587-600.
22. Kolowich PA, Paulos LE, Rosenberg TD, et al. Lateral release of the patella: indications and contraindications. Am J Sports Med 1990;18:359-365.
23. Fulkerson JP, Kalenak A, Rosenberg TD, et al. Patellofemoral pain. Instr Course Lect 1992;41:57-71.
24. Insall J, Salvati E. Patella position in the normal knee joint. Radiology 1971;101:101-104.
25. Blumensaat C. Die Lageabweichungen und Verrenkungen der Kneesheibe. Ergeb Chir Ortho 1938;31:149.
26. Merchant A, Mercer R, Jacobson R, et al. Roentgenographic analysis of patellofemoral congruence. J Bone Joint Surg Am 1974;56:1391-1396.
27. Laurin C, Dussault R, Levesque H. The tangential x-ray investigation of the patellofemoral joint. Clin Orthop 1979;144:16-26.
28. Merchant AC. Patellofemoral disorders: biomechanics, diagnosis, and nonoperative treatment. In: McGinty JB, ed. Operative arthroscopy. New York: Raven Press, 1990:273.
29. Martinez S, Korobkin M, Fonder FB, et al. Diagnosis of patellofemoral malalignment by computed tomography. J Comput Assist Tomogr 1983;7:1050-1053/
30. Schutzer S, Ramsby G, Fulkerson J. The evaluation of patellofemoral pain using computerized tomography: a preliminary study. Clin Orthop 1986;204:286-293.
31. Fulkerson J, Schulzer S, Ramsby G, et al. Computerized tomography of the patellofemoral joint before and after lateral release of realignment. Arthroscopy 1987;3:19-24.
32. Shellock F, Mink J, Fox J. Patellofemoral joint, kinematic MR imaging to assess tracking abnormalities. Radiology 1988;168:551-553.
33. Van Leersum MD, Schweitzer ME, Gannon F, et al. Thickness of patellofemoral articular cartilage as measured on MR imaging: sequence comparison of accuracy, reproducibility, and interobserver variation. Skeletal Radiol 1995;24:431-435.
34. Nakanishi K, Inoue M, Harada K, et al. Subluxation of the patella: evaluation of patellar articular cartilage with MR imaging. Br J Radiol 1992;65:662-667.
35. Shellock F, Mink J, Deutsh A, et al. Evaluation of patients with persistent symptoms after lateral retinacular release by kinematic magnetic resonance imaging of the patellofemoral joint. Arthroscopy 1990;6:226-234.
36. Shellock F, Mink J, Deutsh A, et al. Kinematic MR imaging of the patellofemoral joint: comparison of passive positioning and active movement techniques. Radiology 1992;184:574-577.
37. Sallay PI, Poggi J, Speer KP, et al. Acute dislocation of the patella: a correlative pathoanatomic study. Am J Sports Med 1996;24:52-60.
38. Dye S, Boll D. Radionuclide imaging of the patellofemoral joint in young adults with anterior knee pain. Orthop Clin North Am 1986;17:249-261.
39. Iossifidis A, Brueton RN, Nunan TO. Bone scintigraphy in painful bipartite patella. Eur J Nucl Med 1995;22:1212-1213.

В 2007 появилась нестабильность правого калена с латеральным смещением во время ходьбы.При движении колена без нагрузки,те в воздухе, оно не проявляется. В 11/2007 была сделана МРТ коленного сустава: задний разрыв медиального мениска. Выполнена ортроскопия коленного сустава: Нет разрыва мениска(тщательное обследование!!!(так написано)). Произведено сглаживание поврежденной суставной поверхности 1,5 х 1,5 см. Диагноз: Артроз ПФС 2 степени.
"А воз и ныне там",те смещение никуда не делось,как было так и осталось.