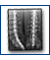
Пациент С., 21 год, почти 4 года назад (в сентябре 1999 года) до выявленного случая перенес автодорожную политравму. Находился на стационарном лечении с диагнозом: ЗЧМТ с ушибом головного мозга, легкий правосторонний гемипарез, судорожный синдром.
В июле 2003 года обратился к травматологу с жалобами на невозможность сгибания и разгибания правой верхней конечности, вынужденное положение конечности (в положении сгибания).
Похильчук Надежда Валентиновна
elpis@fromru.com
врач-рентгенолог,
Дорожная клиническая больница, ст. Самара
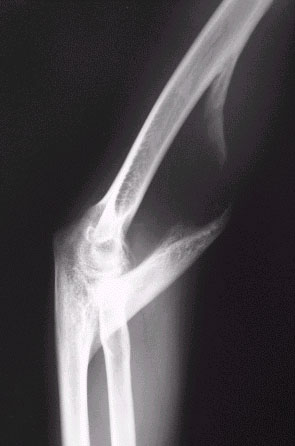
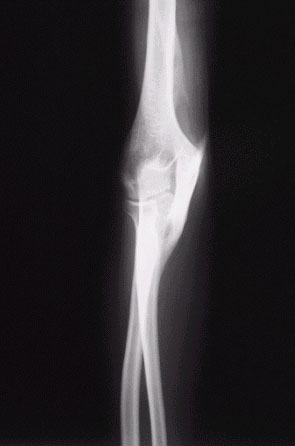
На рентгенограммах области правого локтевого сустава в прямой и боковой проекциях определяются мощные экзостозы плечевой и локтевой костей с ровными, четкими контурами, направленные друг к другу. На представленных рентгенограммах от 2000 года экзостозы соединялись между собой. Обращает на себя внимание структура экзостозов: правильное расположение костных балок, четкая дифференцировка кортикального слоя. Каков же механизм возникновения данного явления?
Известно, что сложнейший жизненный процесс костеобразования находится в зависимости от ряда условий, а именно:
1) от деятельности костной ткани, от её клеточного состава, от активности остеобластов и остеокластов,
2) от условий подвода к кости минеральных солей, главным образом кальция и фосфора,
3) от влияния витамина Д и других витаминов,
4) от внутрисекреторной работы околощитовидных желез и других желез внутренней секреции, от гормональных факторов,
5) от действия фермента фосфатазы,
6) от влияния ряда факторов, действующих на общий обмен веществ всего организма, - режима питания и функции некоторых пищеварительных и выделительных органов,
7) от местного кровоснабжения кости,
8) от механических влияний на кость,
9) от нервных влияний, от регуляции со стороны нервной системы.
При нормальных условиях все эти влияния в целостном организме уравновешены. При патологических условиях каждое из перечисленных звеньев способно вызвать те или иные качественные и количественные изменения.
Главным фактором созидания кости являются остеобласты. Как остеокласты, так и остеобласты морфологически и генетически ничего общего не имеют с собственно костными клетками. Они имеют соединительнотканное происхождение, чаще всего образуются из эндоста и периоста, при патологических же условиях они могут возникать и из простой соединительной ткани вне всякой связи с надкостницей. Это, собственно говоря, усиленные фибробласты. Остеобласты группируются в виде сплошного слоя клеток на поверхности костной пластинки и несколько напоминают эпителиальную структуру.
Классическая целлюлярная теория остеогенеза учит, что при нормальных условиях костная ткань созидается исключительно благодаря деятельности остеобластов. При патологических условиях, кроме того, существует ещё другая возможность, а именно метаплазия.
Метаплазией, как известно, называется превращение одного вида ткани в другой, близкий ему генетический вид, например превращение мерцательного эпителия в кубический или плоский. При метапластическом остеогенезе, т.е. заместительном формировании костного вещества, не происходит новообразования клеточных элементов и межклеточного вещества, а только меняется уже существующая соединительная ткань. Пучки соединительнотканных волокон превращаются в своеобразную блестящую межклеточную массу с гомогенной структурой, которая пропитывается солями фосфорнокислой извести и принимает вид обычной костной ткани. Отдельные соединительнотканные клетки становятся обычными костными клетками и располагаются в тех полостях с неровными зигзагообразными стенками, которые остаются при окостенении всей межклеточной массы.
В образовании гетерогенного окостенения могут играть роль недифференцированные клетки, окружающие сосуды.
В нашем случае, по-видимому, сыграли роль все вышеперечисленные факторы.
Соли кальция пребывающие в тканях и тканевых жидкостях в растворенном состоянии, главным образом в виде окиси кальция (извести), при некоторых патологических процессах выпадают из них и отлагаются в виде нерастворимых соединений в тканях или каналах и полостях органов. Отложения солей кальция в тканях и полостях организма встречаются довольно часто. Они известны под названием обызвествлений, омелотворений или окаменений (петрификаций), камней – конкрементов.
Выпадение солей кальция имеет место и в нормальных условиях, например при обычном процессе развития кости. Так, эндохондральному окостенению предшествует фаза обызвествления хряща – образование зоны препараторного обызвествления. До отложения солей кальция в хряще при эндохондральном окостенении происходят изменения регрессивного характера. Обызвествление при нормальном развитии кости – временный процесс, заменяющийся вскоре образованием костной ткани – окостенением. Обызвествление при патологических условиях – это минерализация тканей, функция и питание которых понижено до минимума. Такие ткани теряют способность ассимиляции минеральных компонентов, и последние выпадают в тканевые структуры в виде нерастворимых соединений – углекислых и фосфорных солей.
Обызвествления в дальнейшем нередко переходят в костную ткань: образуются так называемые гетерогенные окостенения. В биологическом и морфологическом отношении эти процессы противоположны: обызвествление всегда является процессом регрессивным, дистрофическим, окостенение – активный, пластический, созидательный процесс.
Патологические обызвествления возникают в тканях и органах или на почве локальных повреждений – альтеративных повреждений в них, или при высокой концентрации известковых солей в крови при нарушенном известковом обмене в неизмененных тканях. Обызвествления первого вида называются дистрофическими, второго вида – метастатическими.
В нашем случае большую роль, по-видимому, сыграло и местное кровоснабжение. В настоящее время считается установленным и общепризнанным, что понижение кровоснабжения – анемия – является фактором, именно усиливающим костетворение в положительную сторону, т. е. ограничение местного кровоснабжения любого характера и происхождения сопровождается уплотнением костной ткани, её прибылью, консолидацией, остеосклерозом. Усиление же местного кровоснабжения – гиперемия – служит причиной рассасывания костной ткани, её убыли, декальцинации, остеопороза.
Оссифицирующий травматический миозит обычно развивается после острой травмы, сопровождающейся кровоизлиянием в мышечную ткань, размозжением последней. Обызвествление или окостенение обнаруживается на рентгенограмме спустя 1-2 месяца. Особенно мощное окостенение возникает в связи с травмой в области локтевого сустава, в плечевой мышце, как и в нашем случае. Второе место по частоте занимают мышцы ягодичной области и бедра, особенно средняя ягодичная, четырехглавая и приводящие мышцы бедра.
К оссифицирующему миозиту при хронической профессиональной травме относятся давно известные в литературе костеобразования – кости наездников (в мышцах бедра, возникающее вследствие хронической травмы при верховой езде), фехтовальщиков (в дельтовидной и грудной мышце), сапожников (костеобразование в области лобковых костей, вследствие хронической травмы инструментами, применяемыми в сапожном ремесле).
Через 4-6 недель после травмы, нередко после затихания первичных острых явлений, развивается очень твердая припухлость, то неподвижная по отношению к кости, то крепко с нею связанная и едва смещаемая, прогрессивно довольно быстро увеличивающаяся, препятствующая движениям конечности и крайне болезненная. В застарелых случаях оссифицирующий миозит представляет стационарную картину костной полоски с правильным костным строением. Тень обызвествленной мышцы, обычно, лежит изолированно от кости, не связанна с костью. Но при вовлечении в процесс и сухожилия эта тень приобретает анатомически предопределенную форму мышечно-сухожильного комплекса, прикрепленного к кости.
Таким образом, образование костной ткани при оссифицирующем миозите может происходить непосредственно из соединительной ткани по типу метаплазии, из соединительной ткани через хрящевую стадию, через процессы обызвествления и из периоста.
С течением времени оссифицирующий миозит, столь бурно протекающий в начале заболевания, принимает более спокойное, хроническое, доброкачественное течение. Боли утихают, и больных заставляет искать медицинскую помощь, главным образом ограничение подвижности.
У нашего пациента в июле 2003 года была произведена резекция экзостозов, которые имели костно-хрящевую структуру (экзостоз плечевой кости был удален полностью, локтевой – по техническим причинам резецировать его основание не удалось). После выписки больной к травматологу не обращался.
Литература
1. Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов. «Медицина». Москва. 1964 г.
2. Дьяченко В. А. Рентгенодиагностика обызвествлений и гетерогенных окостенений. «Медгиз». Москва. 1960 г.
Copyright, 2004 © Похильчук Н.В.