Развитие позвоночника
В норме развитие позвоночника продолжается до 20–22 лет. Оссификация разных отделов позвоночника осуществляется в следующем порядке: верхнешейный, среднегрудной, шейный, нижнегрудной, поясничный, крестцовый. Апофизы позвонков оссифицируются с 8 до 15–16 лет. Оссификация позвонка СII происходит в возрасте 4–6 лет. Физиологические изгибы позвоночника намечаются в возрасте от 2 до 4 лет, и в 6 лет они становятся отчетливыми. Величина шейного лордоза уменьшается до 9 лет. С возрастом наблюдается изменение ориентации фасеток межпозвонковых суставов. В раннем детстве фасетки имеют относительно горизонтальное расположение. Увеличение угла наклона фасеток продолжается до 10 лет, пока они не примут вертикального положения, после чего способны ограничивать движение позвонков [1].
В.А.Мицкевич
Институт ревматологии РАМН, Москва
Анатомо-функциональные особенности верхнешейного отдела позвоночника
В шейном отделе позвоночника имеются характерные особенности строения и функции.
Первый шейный позвонок – атлант (СI) и второй шейный позвонок – аксис, или
эпистрофей (СII), осуществляют соединение позвоночника с черепом и образуют атлантоаксиально-затылочный комплекс. У позвонка СIнет тела, но имеются передняя и задняя дуги, ограничивающие просвет позвоночного канала. Верхняя поверхность позвонка СI имеет слегка вогнутые суставные отростки, которые соединены с мыщелками затылочной кости. У позвонка СII имеется тело, которое переходит в
зубовидный отросток. Он выступает вверх, сочленяется с внутренней поверхностью
передней дуги атланта и достигает уровня большого затылочного отверстия. Позвонок СI соединяется с мыщелками затылочной кости. Между позвонками СI
и СII имеются три сустава: два парных сустава между СI и СII и один между зубовидным отростком СII и дугой позвонка СI (рис. 1).
Функционально эти суставы объединяются в комбинированный сустав, в котором возможны вращательные движения головы вместе с позвонком СI. В атлантоокципитальном и
атлантоаксиальном сочленениях происходит примерно половина всех движений шеи. Сочленения зубовидного отростка с атлантом и атланта с затылочными мыщелками является истинно синовиальным. Суставные сумки этих суставов имеют слабую степень натяжения. Затылочная кость соединяется с атлантом затылочно-позвоночной мембраной, которая спереди покрыта передней продольной связкой. Между задней дугой атланта и краем затылочного отверстия расположена задняя затылочно-позвоночная мембрана. Через нее проходят позвоночные сосуды и
спинномозговые нервы. На задней поверхности тел позвонков расположена задняя продольная связка. Под задней продольной связкой расположена крестообразная связка, которая состоит из
поперечной связки и двух ножек. Связка натянута между внутренними поверхностями
боковых масс позвонка СI с двух сторон. Она обхватывает зубовидный отросток, ограничивая его смещение кзади и тем самым препятствуя сдавлению спинного мозга. Между задней поверхностью зубовидного отростка и передней поверхностью связки имеется слизистая
сумка. По бокам верхушки зуба залегает жировой комок, который предохраняет зубовидный отросток от трения об дугу атланта. Под крестообразной связкой располагаются связка верхушки зубовидного отростка, которая идет от него до края затылочного отверстия, и крыловидная
связка, натянутая между боковой поверхностью зубовидного отростка и суставными отростками затылочной кости (рис. 2).
В позвоночнике осевая и ротационная нагрузки ложатся на тела позвонков и межпозвонковые диски. Объединенные в единую структуру, они обеспечивают вертикальное положение тела,
выдерживают осевую нагрузку, поглощают и распределяют ударную нагрузку. Межпозвонковые диски соединяют позвонки между собой и обеспечивают стабилизирующую функцию позвоночника. Фиксация межпозвонкового диска к телу позвонка осуществляется волокнами фиброзного кольца. Пульпозное ядро распределяет нагрузку, приложенную к позвоночнику.
Межпозвонковые суставы, укрепленные суставными сумками, не несут осевой нагрузки. Они определяют направление движения позвонков. Связки позвоночника фиксируют позвонки и
межпозвонковые диски между собой и оказывают влияние на амплитуду движений позвоночника. Передняя продольная связка препятствует разгибанию позвоночника, задняя продольная связка, надостистая, межостистая связки, а также пульпозное ядро ограничивают сгибание позвоночника,
межпоперечные связки лимитируют боковые наклоны [2]. Изо всех связок позвоночника наиболее прочной является передняя продольная связка. С возрастом прочность связок снижается.
Растяжимость связок сильнее всего выражена в местах максимального физиологического кифоза и
лордоза, где происходит амортизация вертикальных нагрузок на позвоночник. Наибольшая растяжимость имеется у задней продольной связки в шейном отделе позвоночника, что обусловливает большую подвижность. Способность позвонков к смещению связана с их локализацией и направлением действия сдвигающего усилия. Смещение на уровне вершины лордоза и кифоза происходит в направлении выпуклости искривления [1]. Подвижность всего
позвоночника представляет собой сумму движений отдельных сегментов, которая в среднем колеблется в пределах 4° [2].
Движение позвоночника осуществляется вокруг трех осей:
1) сгибание и разгибание вокруг поперечной оси,
2) боковые наклоны вокруг сагиттальной оси,
3) ротационные движения вокруг продольной оси.
Возможны круговые движения по всем трем осям, а также движения вдоль вертикальной оси.
Мобильность и стабильность позвоночника
Позвоночник сочетает в себе свойства мобильности и стабильности. Мобильность позвоночника
зависит от особенностей строения позвонков, величины межпозвонкового диска, механической прочности структур, обеспечивающих стабильность в данном отделе. Самой подвижной частью
позвоночника является его шейный отдел. В шейном отделе одна половина всех движений
осуществляется в атлантоаксиальном и атлантоокципитальном сочленениях, а другая половина – в нижнешейном отделе.
Стабильность позвоночника – это способность поддерживать такие соотношения между
позвонками, которые предохраняют позвоночник от деформации и боли в условиях действия физиологической нагрузки. Основными стабилизирующими элементами позвоночника являются фиброзное кольцо и пульпозное ядро межпозвонкового диска, связки позвоночника и капсула
межпозвонковых суставов. Стабильность всего позвоночника обеспечивается стабильностью отдельных его сегментов. Позвоночный сегмент представляет собой два смежных позвонка, соединенных межпозвонковым диском. В сегменте выделяют несколько опорных
комплексов, которые выполняют стабилизационную функцию. По Холдсворту, в позвоночнике имеется два опорных комплекса (табл. 1).
По Дэнису, в позвоночнике выделяются три опорных комплекса. По сравнению с разделением по
Ходсворту задний комплекс остается неизменным, а передний комплекс разделяется на передний и средний.
Нестабильность позвоночника
Нестабильность представляет собой патологическую подвижность в позвоночном сегменте. Это
может быть либо увеличение амплитуды нормальных движений, либо возникновение нехарактерных для нормы новых степеней свободы движений. Показателем нестабильности позвоночника является смещение позвонков. Смещение позвонков является рентгенологической находкой, в то время как нестабильность позвоночника представляет собой клиническое понятие.
Смещение позвонков может протекать без боли, а нестабильность характеризуется болью. У нестабильности имеются характерные признаки:
1. Нарушение несущей способности позвоночника происходит при воздействии внешних
нагрузок, как физиологических, так и избыточных. Позвоночник теряет свою способность сохранять определенные соотношения между позвонками.
2. Нестабильность свидетельствует о несостоятельности опорных комплексов, которые предохраняют позвоночник от деформации, а спинной мозг и его структуры защищают от раздражения.
3. Нарушение проявляется в виде деформации, патологическим перемещением позвонков или
разрушением элементов позвоночника. Нестабильность вызывает боль, неврологические расстройства, напряжение мышц и ограничение движений [3–5].
Существуют факторы, которые предрасполагают к избыточной подвижности позвоночных
сегментов. В норме для шейного отдела позвоночника избыточная подвижность определяется действием двух факторов: возраста и локализации позвонка. Амплитуда подвижности позвоночника у детей превышает амплитуду подвижности у взрослых.
Амплитуда смещения позвонков СIи СII при сгибании
составляет 4 мм, а при разгибании – 2 мм [4]. Повышенная подвижность сегмента СII–СIII наблюдается до возраста 8 лет [1]. У детей избыточная подвижность наблюдается в верхнешейном отделе позвоночника в 65% случаев [6], что связано с отсутствием
межпозвонкового диска на уровне СI–СII.
У детей наиболее подвижным является сегмент СII–СIII.
Нарушения на этом уровне диагностируются в 52% случаев нестабильности позвоночника [6].
Основным симптомом нестабильности является боль или дискомфорт в шее. В шейном отделе
позвоночника у больных с нестабильностью в атлантоокципитальном сочленении
ирритативная боль может носить периодический характер и усиливаться после физической нагрузки. Боль является причиной хронического рефлекторного напряжения шейных мышц. У детей нестабильность является причиной развития острой кривошеи. В начале заболевания
имеется повышенный тонус паравертебральных мышц, который приводит к их переутомлению. В мышцах происходят нарушения микроциркуляции, развитие гипотрофии и снижение тонуса. Появляется чувство неуверенности при движениях в шее. Нарушается способность выдерживать
обычную нагрузку. Возникает необходимость в средствах дополнительной иммобилизации
шеи вплоть до поддержки головы руками. В клинике нестабильность шейного отдела
позвоночника у взрослых измеряется с помощью балльной системы оценки клинических признаков (табл. 2) [2].
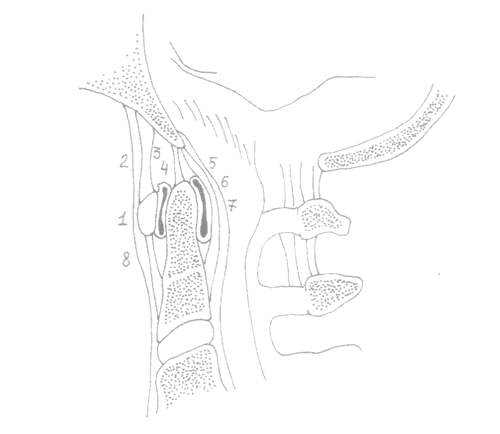
Рис. 1. Строение атлантоаксиальной области позвоночника.
1 – передняя дужка позвонка СI,
2 – передняя атлантоокципитальная мембрана,
3 – атлантоаксиальный сустав,
4 – связка верхушки зубовидного отростка,
5 – задняя продольная связка,
6 – покровная перепонка (membrana tectoria),
7 – крестообразная связка,
8 – передняя продольная связка.
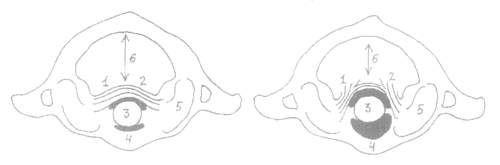
Рис. 2. Атлантоаксиальное сочленение в горизонтальной плоскости.
1 – поперечная связка аталанта,
2 – задняя продольная связка,
3 – зубовидный отросток позвонка СII,
4 – передняя дужка позвонка СI,
5 – верхняя суставная фасетка позвонка СI,
6 – задний атлантоаксиальный промежуток.
| Передний |
|
Передняя и задняя продольные связки Передняя и задняя части фиброзного кольца Передняя и задняя половины позвонка |
| Задний |
|
Надостистая связка Межостистая связка Капсула межпозвонкового сустава Желтая связка Дужка позвонка |
Таблица 1. Опорные комплексы по Холдсворту.
| Критерий | Балльная оценка |
| Нарушение целостности или функциональная несостоятельность переднего опорного комплекса | 2 |
| Нарушение целостности или функциональная несостоятельность заднего опорного комплекса | 2 |
| Смещение позвонков в сагиттальной плоскости больше 3,5 мм | 2 |
| Увеличение угла между позвонками более 11° | 2 |
| Облегчение состояния при тракции позвоночника | 2 |
| Повреждение спинного мозга | 2 |
| Повреждение корешков | 1 |
| Снижение высоты диска | 1 |
| Щажение позвоночника при нагрузке | 1 |
| *Нестабильность позвоночника считается верифицированной в том случае, если сумма балов равна либо больше 5 [2]. | |
Таблица 2. Критерии нестабильности по Уайту*.
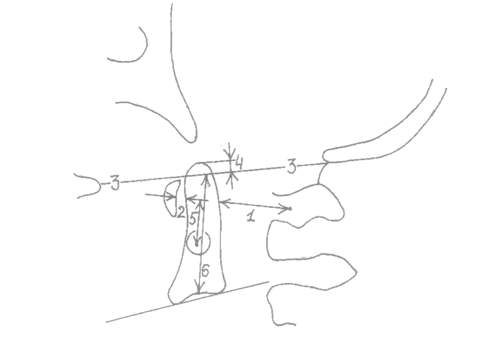
Рис. 3. Рентгенометрия атлантоаксиальной области.
1 – задний атлантоаксиальный промежуток,
2 – передний атлантоаксиальный промежуток,
3 – линия Мак Грегора,
4 – метод Мак Грегора,
5 – метод Ранавата,
6 – метод Редлунд-Ионелла.
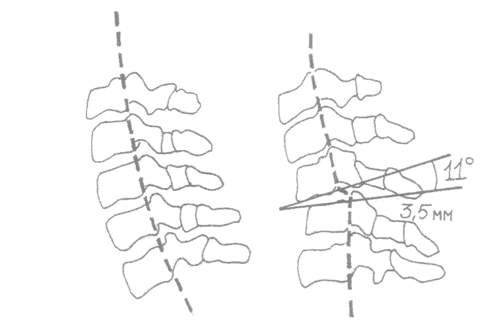
Рис. 4. Нестабильность шейного отдела позвоночника на субаксимальном уровне.
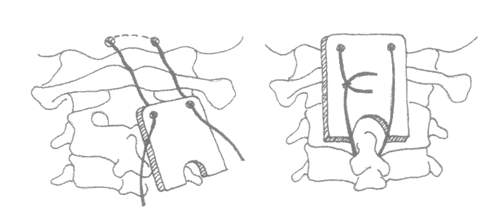
Рис. 5. Задний спондилодез.
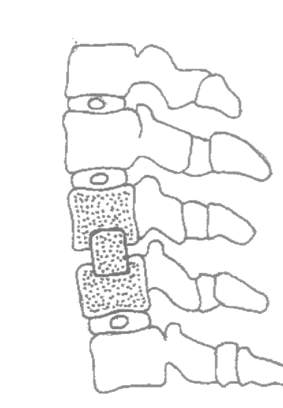
Рис. 6. Передний спондилодез.
Рентгенологические проявления нестабильности
В норме на рентгенограмме в боковой проекции задние контуры тел позвонков образуют правильную дугу. Проявлением нестабильности является смещение позвонков. При нестабильности
нарушается непрерывность и плавность линии заднего контура тел позвонков, а сама линия
приобретает штыкообразную деформацию. Суставные поверхности межпозвонковых суставов теряют свою параллельность. Между ними образуется угол, открытый кпереди. Эти изменения могут быть обнаружены на стандартных рентгенограммах, а также на функциональных рентгенограммах, которые делаются в положении максимального сгибания и разгибания позвоночника. По сравнению со стандартной рентгенограммой, на функциональных снимках степень смещения позвонков оказывается увеличенной. В норме при максимально возможных движениях позвоночника наблюдается изменение высоты межпозвонковых дисков. При максимальном сгибании происходит снижение высоты передней части диска, а при разгибании
происходит снижение высоты задней части диска. Признаком нестабильности является сближение смежных участков тел позвонков, которое превышает границы физиологической нормы. Чаще всего нестабильность позвоночника развивается в местах повышенной подвижности позвонков. В шейном отделе это атлантоаксиальный и нижнешейный уровни. Подвывих определяется на основании данных рентгенометрии по рентгенограммам в боковой проекции. Рентгенограмма делается так, чтобы вместе с шейными позвонками была видна нижняя часть затылочной кости и
твердое небо. Соотношения верхнешейных позвонков и размеры позвоночного канала определяются с помощью ряда рентгенометрических расчетов (рис. 3).
1. Определение заднего атлантоаксиального промежутка или продольного размера позвоночного канала. Это расстояние между задней поверхностью зубовидного отростка позвонка СII до передней поверхности дуги позвонка СI.
В норме оно составляет 17 ± 0,5 мм. Уменьшение величины канала менее 10 мм свидетельствует
о переднем подвывихе.
2. Определение переднего атлантоаксиального промежутка. Это расстояние между внутренней
поверхностью передней дужки позвонка СI и передней поверхностью зубовидного
отростка позвонка СII (сустав Крювелье). В норме у взрослого при сгибании головы вперед этот промежуток не превышает 3 мм, а у ребенка 5 мм. При увеличении этого расстояния можно подозревать передний подвывих.
3. Метод Мак Грегора. Проводится линия от заднего края твердого неба до переднего края
затылочного отверстия. Восстанавливается перпендикуляр по центру зубовидного отростка и измеряется расстояние от этой линии до верхушки зубовидного отростка. В норме оно составляет 4–5 мм. Увеличение этого расстояния свидетельствует о вертикальном подвывихе.
4. Метод Ранавата. Проводится линия через центр передней и задней дужки. Восстанавливается
перпендикуляр к центру корня дужки позвонка СII, которое на рентгенограмме имеет вид склерозированного кольца. Измеряется расстояние от этой линии до центра дужки. В
норме оно равняется 15 мм. При уменьшении этого расстояния существует подозрение на
вертикальный подвывих.
5. Метод Редлунд-Ионелла. Расстояние между линией Мак Грегора и центром нижнего края тела позвонка СII. У мужчин это расстояние составляет 34 мм, а у женщин – 29 мм. Уменьшение этого размера говорит о вертикальном подвывихе.
Подвывих в верхнешейном отделе бывает четырех типов: 1) передний, 2) задний, 3) боковой, 4)
вертикальный. Передний подвывих встречается чаще, чем все остальные. У взрослого смещение позвонка СI на 3 мм считается патологическим. Смещение на 10–12 мм свидетельствует о разрушении всего связочного комплекса. Боковой подвывих определяется в том случае, если смещение превысило 2 мм. Подвывих сопровождается боковой ротацией головы.
В норме повышенная подвижность нижнешейном отделе чаще встречается в сегментах СIII–СIV, СIV–СV и СV–СVI [6, 7]. В норме размер позвоночного канала на уровне СIII
колеблется в пределах от 14 до 18 мм, а смещение позвонков в переднезаднем направлении составляет не более 2 мм. Такая величина смещения является относительно устойчивой за счет сохранения фиксирующей функции передней продольной связки.
В нижнешейном отделе позвоночника имеют место субаксиальные подвывихи. Наиболее ранним
признаком нестабильности является увеличение угла между двумя смежными позвонками на функциональных рентгенограммах. Самым достоверным признаком нестабильности является
комбинация смещения позвонка в сагиттальной плоскости более 2 мм и образование угла между замыкательными пластинками тел смежных позвонков более 10° (рис. 4) [2].
Нестабильность позвоночника может сопровождаться развитием кифотического искривления
позвоночника. При дегенеративной нестабильности локальный кифоз наблюдается в 40% случаев. Это непостоянный симптом нестабильности, который со временем может либо усугубиться, либо
исчезнуть [5]. Характерная для нестабильности повышенная подвижность встречается почти с
такой же частотой, как и отсутствие движений вплоть до их полного исчезновения. Варианты нарушения подвижности позвоночника встречаются в разной комбинации:
1) повышение подвижности на уровне нестабильности;
2) снижение подвижности на уровне нестабильности в комбинации с повышенной подвижностью на
вышележащем уровне;
3) снижение подвижности во всех сегментах позвоночника [5].
Нестабильность позвоночника сопровождается развитием компенсации. Выраженность компенсаторных проявлений связана со степенью повреждения опорных структур позвоночника,
интенсивностью процесса фибротизации диска, возрастом пациента и давностью заболевания, проводимым лечением, а также силой и напряжением мышц. При развитии нестабильности мышцы выполняют основную компенсаторную работу. Существует два варианта компенсации нестабильности мышцами:
1. Нестабильность компенсируется работой мышц. Напряжение мышц способно удержать позвонки от патологических движений, избавить больного от неприятных ощущений и снизить интенсивность болевого синдрома. Степень компенсации пропорциональна мышечному объему и тонусу мышц. Напряжение мышц сильнее выражено на ранних этапах развития
патологического процесса.
2. Нестабильность не компенсируется напряжением мышц. Смещение позвонков приводит к их подвывиху, постоянным болям и артрозу межпозвонковых суставов.
Выраженность компенсации определяет состояние больного с нестабильностью позвоночника. Фиброз диска приводит к повышению его жесткости, уменьшению подвижности в позвоночном
сегменте, уменьшению раздражения нервных структур и снижению интенсивности боли.
Нестабильность, начавшаяся в раннем возрасте, может иметь относительно худший прогноз, чем смещение позвонков, которое развилось у более старшего человека. С возрастом происходит уменьшение подвижности позвонков за счет развития фиброза, спондилеза и спондилоартроза. В
результате этих процессов у лиц старше 50 лет наблюдается уменьшение частоты болей в шее по сравнению с более молодым контингентом [8].
Неврологические проявления
При нестабильности позвоночника смещение позвонков приводит к сужению позвоночного
канала, раздражению твердой мозговой оболочки, спинного мозга и его корешков, в результате чего развиваются неврологические нарушения, которые объединены в три группы синдромов:
1. Корешковые синдромы: прострел, цервикалгии, радикулит.
2. Нейродистрофические синдромы: передней лестничной мышцы, малой грудной мышцы,
плечелопаточный периартрит, эпикондилопатия, синдром позвоночной
артерии, кардиальный синдром.
3. Спинальные синдромы: переднероговой синдром, заднебоковой синдром, заднестолбовой
синдром, проводниковые нарушения.
Виды нестабильности
Выделяются следующие основные виды нестабильности позвоночника:
1) посттравматическая,
2) дегенеративная,
3) послеоперационная,
4) диспластическая.
Посттравматическая нестабильность
Развивается в результате травмы, к которой относятся перелом, переломовывих и вывих позвонков. При повреждении позвоночника действуют сгибательный, сгибательно-вращательный,
разгибательный и компрессионный механизмы повреждения. Первые два механизма действуют при автодорожных и спортивных травмах и составляют 70% от общего числа повреждений позвоночника. Разгибательный механизм возникает при резком запрокидывании головы и встречается при хлыстовидной автодорожной травме. Компрессионный механизм связан с резкой
нагрузкой по оси позвоночника и действует при падении с высоты. Посттравматическая
нестабильность осложняет около 10% случаев переломов и переломовывихов позвонков.
После травмы нестабильным оказывается тот сегмент позвоночника, в котором произошло
повреждение либо переднего, либо заднего опорного комплексов. Посттравматическая
нестабильность дает спинальную или корешковую симптоматику. При травматическом повреждении смещение позвонков больше 3,5 мм и увеличение угла между замыкательными пластинками тел смежных позвонков более 11° трактуется как результат грубого повреждения связочного аппарата. По A.White [2], повреждение заднего опорного комплекса со смещением тела
позвонка до 2 мм и суставных отростков до 1/3 может считаться благоприятным вариантом течения
нестабильности. В то же время полное разрушение переднего опорного комплекса со смещением тел позвонков 2 мм и более считается неблагоприятным в плане прогноза течения. У таких больных есть основания для прогрессирования нестабильности.
Посттравматическая нестабильность встречается во всех возрастных группах. У детей нестабильность развивается как последствия интранатальной травмы шейного отдела озвоночника при акушерском пособии, во время которого происходит повреждение связок шейного отдела позвоночника, так и в результате постнатальных компрессионных переломов тел позвонков с нестабильным повреждением межпозвонковых дисков и связок [4]. У взрослых после травмы
позвоночника в зоне повреждения обнаруживается снижение высоты межпозвонковых дисков, патологическая подвижность и смещение позвонков, вызванное повреждением диска и разрывом
связок. При изолированных переломах позвонков, которые не сопровождаются разрывом связок и смещением позвонков, имеется остаточная стабильность, обусловленная сохранностью опорных
комплексов позвоночника.
Дегенеративная нестабильность
Дегенерация межпозвонковых дисков происходит при остеохондрозе позвоночника. Дегенеративно-дистрофические изменения заключаются в разволокнении фиброзного кольца и фрагментировании ткани диска, что приводит к уменьшению его фиксирующей способности. Дегенерация межпозвонкового диска может быть как первичной, на основании нарушения
метаболизма хряща, так и вторичной, обусловленной нарушением статики позвоночника [7]. При нагрузке на сегмент позвоночника с дегенерированным неполноценным диском происходит
образование патологической подвижности и смещение позвонков, которое называется
дегенеративным спондилолистезом или псевдоспондилолистезом. Смещение позвонка
вызывает перегрузку в заднем опорном комплексе с развитием дегенеративного спондилоартроза. При смещении позвонков в обоих опорных комплексах развиваются обширные изменения, откуда исходят болевые импульсы. В 85% случаев нестабильность с выраженной дегенерацией дисков
наблюдается на уровнях СIII–СIV, СIV–СV и СV–СVI[2, 7].
Послеоперационная нестабильность
Послеоперационная нестабильность позвоночника связана с нарушением целостности опорных комплексов во время хирургического вмешательства. На практике послеоперационная нестабильность чаще всего наблюдается после ламинэктомии, объем которой оказывает существенное влияние на стабильность позвоночника. Односторонняя ламинэктомия является
относительно щадящей операцией, в то время как двусторонняя ламинэктомия с резекцией
суставных фасеток значительно ухудшает опороспособность позвоночника. Снижение несущей способности заднего опорного комплекса приводит к перераспределению нагрузки в позвоночнике, в результате чего увеличивается нагрузка на тела позвонков и межпозвонковые диски, что способствует дальнейшему прогрессированию их дегенерации спустя значительный
промежуток времени после вмешательства. Развитие и прогрессирование послеоперационной нестабильности позвоночника связаны с воздействием нескольких факторов:
1) неадекватной нагрузкой на позвоночник в послеоперационном периоде;
2) продолжающейся дегенерацией дисков и рецидивами грыжи;
3) ошибками и недостатками в хирургической технике в виде неоправданно большого объема резекции костных и связочных структур и отсутствия фиксации позвоночника;
4) развитием нестабильности на уровне, смежном с уровнем операции. Спондилодез после ламинэктомии может привести к перегрузке сегментов в пределах от 60 до 180% [7], которые расположены выше и ниже уровня фиксации позвоночника.
Для ликвидации послеоперационной нестабильности требуется проведение повторных операций,
которые по сложности не уступают первичному вмешательству.
Диспластическая нестабильность
Диспластическая нестабильность позвоночника развивается на почве диспластического синдрома.
Признаки дисплазии обнаруживаются в теле позвонка, межпозвонковом диске, межпозвонковых суставах и связках позвоночника.
Нестабильность на нижнешейном уровне связана с врожденной неполноценностью межпозвонкового диска. Проявлением дисплазии является эксцентричное положение пульпозного ядра, сужение межпозвонкового диска, нарушение целостности и параллельности замыкательных пластинок, а также клиновидность тел позвонков. При дисплазии изменение структуры коллагеновых волокон приводит к нарушению процесса гидратации ткани пульпозного ядра, что вызывает нарушение механических свойств межпозвонкового диска, снижение жесткости фиксации позвонков, нарушение соотношения между пульпозным ядром и фиброзным кольцом.
Эти изменения приводят к развитию нестабильности позвоночника на уровне от СI
до СVII [5, 9].
В атлантоаксиальном отделе признаки дисплазии обнаруживаются в телах позвонков,
межпозвонковых суставах и всем связочном комплексе. У больных с краниовертебральной
патологией имеется ряд характерных рентгенологических изменений: асимметрия и
наклонное положение зубовидного отростка позвонка СI, гипоплазия атланта и мыщелков затылочной кости, асимметрия атлантоаксиального и атлантоокципитального сочленения,
асимметрия боковых масс атланта, синостозы позвонков СI и СII,
базилярная импрессия и платибазия, ротационная и сгибательно-разгибательная нестабильность позвоночника [6]. Краниовертебральная патология сопровождается множественными признаками
диспластического развития в виде высокого твердого неба, неправильного прикуса, асимметрии лица и надплечий, лопаток, треугольников талии, а также плоскостопия, диспластической нестабильности плечевых, локтевых, пястно-фаланговых и коленных суставах. Врожденная неполноценность связочного аппарата в краниовертебральном отделе приводит к развитию
декомпенсированной нестабильности.
При врожденной конкресценции позвонков СI и СII, а также при
ассимиляции атланта возникает ограничение движения на верхнешейном уровне с уменьшением амплитуды движений, что приводит к компенсаторному развитию гиперподвижности в нижнешейном отделе позвоночника. Повышенная нагрузка создает условия для быстрой изнашиваемости межпозвонковых дисков и развитию нестабильности на уровне СIV–СV и СV–СVI.
Диспластические изменения могут поражать любой из элементов позвоночника. Врожденное
недоразвитие сумочно-связочного аппарата формирует синдром заднего опорного комплекса, описанный А.В.Демченко у подростков [9]. Диспластические изменения приводят к раннему развитию дегенеративного процесса в молодом возрасте с нарушением стабильности позвоночника. Врожденная асимметрия межпозвонковых суставов, или тропизм, проявляется в изменении размеров и положения суставных фасеток. Изменение плоскости межпозвонковых суставов является причиной изменения жесткости заднего опорного комплекса, перераспределения нагрузки на оба опорных комплекса, ранней дегенерации позвоночного
сегмента, которая осложняется его нестабильностью. Недоразвитие суставных отростков приводит к перерастяжению капсулы сустава, смещению суставных поверхностей, сужению межпозвонковых
отверстий, разболтанности межпозвонковых суставов, уменьшению жесткости заднего опорного комплекса и увеличению нагрузки на передний опорный комплекс. Непропорционально большие суставные отростки приводят к увеличению жесткости заднего опорного комплекса, что
способствует росту нагрузки на эту часть позвоночника.
В зрелом возрасте дисплазия межпозвонковых суставов является причиной развития
диспластического остеохондроза, который может привести как к нестабильности позвоночника, так и к спондилоартрозу.
Консервативное лечение
В основе консервативного лечения лежит регулируемый процесс фиброзирования межпозвонкового диска в нестабильном сегменте позвоночника. Ношение головодержателя способствует развитию фиброза диска и остановке прогрессивного смещения позвонков. У взрослого пациента развитие фиброза может привевести к постепенному избавлению от боли. Как
правило, лечение нестабильности позвоночника начинается с применения консервативных методов. Консервативные методы лечения показаны у больных с нестабильностью незначительной степени выраженности, которая не сопровождается резким болевым синдромом и спинальной
симптоматикой. К консервативным методам лечения относятся следующие:
1) соблюдение щадящего режима;
2) ношение мягкого или жесткого головодержателя;
3) прием нестероидных противовоспалительных препаратов (НПВП);
4) новокаиновые блокады при обострении болевого синдрома;
5) массаж и лечебная физкультура мышц спины;
6) физиотерапия (электрофорез, ультразвук).
Оперативное лечение
Основными принципами хирургического лечения нестабильности шейного отдела позвоночника являются стабилизация позвоночника и декомпрессия нервных структур. Операция позволяет ликвидировать компрессию нервов и создать условия для анкилоза позвоночника. У оперативного
лечения имеются следующие показания:
1. Безуспешное лечение болевого синдрома в течение 1–1,5 мес [7].
2. Стойкая корешковая и спинальная симптоматика, вызванная компрессией нервных структур
экзостозами, грыжей диска, гипертрофированной желтой связкой.
3. Подвывих на почве нестабильности [7].
4. Непереносимость отдельных видов консервативного лечения (НПВП, физиотерапии и т.д.).
5. Частые обострения болевого синдрома с короткой ремиссией.
Стабилизация позвоночника достигается при переднем или заднем спондилодезе.
Операция заднего спондилодеза (рис. 5) имеет недостатки. К ним относятся рассасывание трансплантата и образование ложного сустава в послеоперационном периоде. По сравнению с
задним спондилодезом у передней стабилизации (рис. 6) имеется ряд преимуществ:
1) малая травматичность вмешательства и малый срок иммобилизации после операции [7];
2) возможность произвести открытое вправление подвывиха позвонка и переднюю декомпрессию;
3) уменьшение компрессии нервного корешка за счет увеличения межпозвонкового промежутка;
4) предотвращение рецидива грыжи межпозвонкового диска.
Выбор метода лечения зависит от типа нестабильности. При тяжелой посттравматической нестабильности с подвывихом позвонков наиболее надежная стабилизация позвоночника достигается при комбинации вмешательства передним и задним доступами. Комбинированное вмешательство дает возможность использовать преимущества каждого из подходов. Задним доступом осуществляется широкая ламинэктомия с целью декомпрессии всех нервных структур. Передним доступом делается спондилодез, благодаря которому достигается стабилизация позвоночника.
Литература
1. Kasai T et al. Spine 1996; 21 (18): 2067–71.
2. White A, Southwick W, Panjabi M. Spine 1976; 1 (1): 15–29.
3. Колесов С.В. Застарелые повреждения связочного аппарата верхне-шейного отдела
позвоночника у детей и подростков. Дис. … канд. мед. наук. М., 1992.
4. Колесов С.В., Палатов А.Е. Болевой синдром в шейном отделе позвоночника у детей и подростков с краниовертебральной патологией. Вертебрология – проблемы, поиски, решения.
Научная конференция. М., 1998; с. 112–3.
5. Продан А.И., Хвисюк Н.И, Маковоз Е.М., Лыгун Л.Н. Кинематические характеристики
позвоночного сегмента при дегенеративной нестабильности. II Всесоюзная конференция
по проблемам биомеханики, 1979; т. 4: с. 107–11.
6. Орлова М.А. Диагностика и лечение нестабильности шейного отдела позвоночника у детей. Дис. … канд. мед. наук. СПб., 1996.
7. Юмашев Г.С., Фурман М.Е. Остеохондрозы позвоночника. М., 1973.
8. Селби Д. Консервативное лечение неспецифических болей в поясничном отделе позвоночника.
Остеохондроз позвоночника. Советско-Американский симпозиум. М., 1992; с. 44–57.
9. Демченко А.В. Ранние дегенеративно-дистрофические поражения позвоночника у детей и
подростков. Вертебрология – проблемы, поиски, решения. Научная конференция. М., 1998;
с. 98–9.

Я не смог найти информации насколько процентов я потерял прочность в области шеи,в отличии от здорового человека.
Если кто-то мне сможет дать об этом немного больше информации,буду очень признателен.
Мой адрес : tryvly@gmail.com спасибо
Каша какая-то...
Говоря по честности, в медицине НЕТ четкого определения нестабильности, равно как НЕТ и метода определения ее наличия. И вместо того, чтоб однозначно давать такую сомнительную величину, говорящую якобы о наличии нестабильности, как смещение в 2 мм, следовало бы описать существующие методики, существующие коэффициенты и привести их недостатки и преимущества.
Ну и, наконец, понятие нестабильности - оно условное и КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКОЕ, и делать вывод о наличии нестабильности только по наличии передней трансляции в 2 мм - исключительно некорректно.